 “La desigualdad es obstinadamente alta en América Latina y el Caribe,” así empieza el resumen del nuevo libro “La crisis de la desigualdad: América Latina y el Caribe en la encrucijada” publicado por el Banco Interamericano de Desarrollo. Como indican Matías Busso y Julián Messina, editores del libro, en su introducción, esta desigualdad seguramente ha tenido mucho que ver con las protestas multitudinarias en el último trimestre del 2019 en grandes ciudades de Chile, Colombia y Ecuador. El libro no tiene desperdicio: dedica catorce capítulos a analizar el estado y causas de la desigualdad en América Latina y el Caribe, no sólo en el ingreso sino en diversos sectores (educación, salud, justiciar, acceso al sector financiero, etc.), incluye desigualdades por género y etnia, presta especial atención a los hogares más vulnerables, y al limitado alcance redistributivo que la política fiscal ha tenido.
“La desigualdad es obstinadamente alta en América Latina y el Caribe,” así empieza el resumen del nuevo libro “La crisis de la desigualdad: América Latina y el Caribe en la encrucijada” publicado por el Banco Interamericano de Desarrollo. Como indican Matías Busso y Julián Messina, editores del libro, en su introducción, esta desigualdad seguramente ha tenido mucho que ver con las protestas multitudinarias en el último trimestre del 2019 en grandes ciudades de Chile, Colombia y Ecuador. El libro no tiene desperdicio: dedica catorce capítulos a analizar el estado y causas de la desigualdad en América Latina y el Caribe, no sólo en el ingreso sino en diversos sectores (educación, salud, justiciar, acceso al sector financiero, etc.), incluye desigualdades por género y etnia, presta especial atención a los hogares más vulnerables, y al limitado alcance redistributivo que la política fiscal ha tenido.
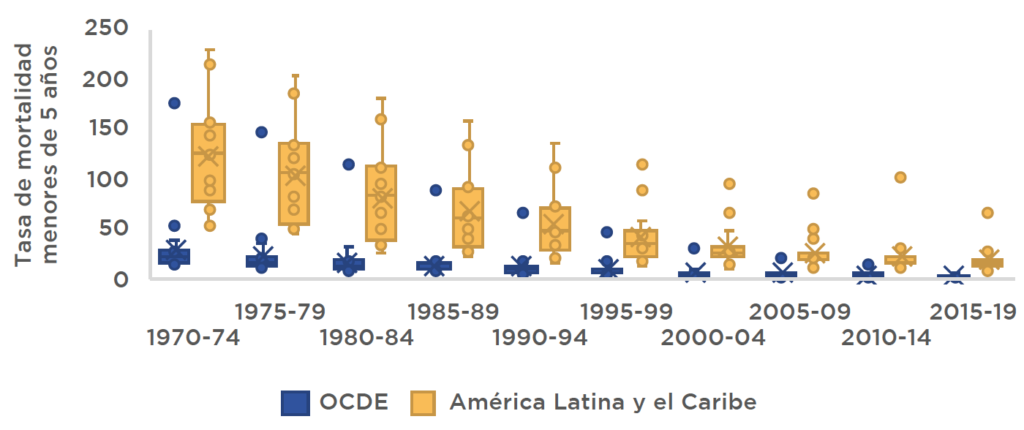
En esta entrada quería resumirles el capítulo sobre desigualdades en salud que escribí con Samuel Berlinski y Jessica Gagete-Miranda. Empecemos por las buenas noticias: la Figura 1 muestra como la tasa de mortalidad en América Latina y el Caribe ha ido bajando de manera paulatina desde los setenta hasta ahora, y acercándose a los niveles de la OCDE.
Figura 1: Tasa de mortalidad de menores de 5 años, por cada 1000 nacidos vivos
Fuente: La crisis de la desigualdad: América Latina y el Caribe en la encrucijada. Banco Interamericano de Desarrollo. 2020.
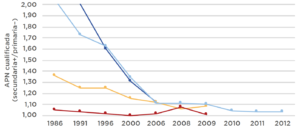
Las causas de dicha bajada son seguramente multifactoriales, y se debe a la mejora de la situación socioeconómica de la región, tecnología sanitaria, y posiblemente al mejor acceso a cuidados de salud materno-infantiles. En muchos de los países de la región hubo una expansión muy importante de la atención materno-infantil durante las décadas de los 70, 80 y 90 (véase este artículo sobra la historia de los servicios de salud en la región), que mejoró el acceso a dichos cuidados a los más pobres. Por ejemplo, la Figura 2 muestra que, a finales de los ochenta, en Bolivia y Perú, el porcentaje de madres que recibían cuidados prenatales por personal cualificado era el doble si la madre tenía al menos educación secundaria que si la madre solo tenía primaria o menos, pero que esta disparidad se ha ido reduciendo a lo largo de los noventa y dos mil. En Colombia también ha habido una mejora importante, aunque la situación en los ochenta era menos dispar. Para estos países, que son para los que las Encuentas de Demografía y Salud nos proporcionan datos por períodos prolongados, también se observan mejoras en indicadores relacionados con la maternidad como el de haber tenido al menos cuatro visitas prenatales, o el indicador de tener una atención prenatal de cierta calidad.
Figura 2: Atención prenatal por personal cualificado. Ratio: Educación secundaria/primaria
Fuente: La crisis de la desigualdad: América Latina y el Caribe en la encrucijada. Banco Interamericano de Desarrollo. 2020.
Aunque todavía queda que mejorar, hay que celebrar la evolución de los indicadores de cuidados materno-infantiles en la región. La contrapartida de dicha mejora es que, en términos epidemiológicos, los problemas de salud de la región se empiezan a parecer más a los de los países de la OCDE, con mucha mayor importancia de enfermedades crónicas como la diabetes, hipertensión, etc. (aunque enfermedades transmisibles como el dengue son también muy importantes en algunos países, y por supuesto, Covid19).
¿Cómo de preparados estaban los países de América Latina y el Caribe para dicha transición epidemiológica? Salvo Brazil y Costa Rica, que tienen un Sistema Nacional de Salud como el de España en el cual la cobertura es universal y no está ligada al empleo, la mayoría de los países de la región tiene un sistema de salud segmentado, en el que el acceso a cuidados médicos es distinto según la situación laboral. Los trabajadores formales, es decir, aquellos cuyos empleadores pagan impuestos y cotizaciones están cubiertos por seguros de salud que les deben proporcionar la atención necesaria.
El problema más importante son los trabajadores informales, es decir, lo que no pagan cotizaciones, y sus familias. En la región, más del 50% de los trabajadores son informales. Para ellos, la situación es bastante heterogénea según el país. En Colombia, tienen derecho a un seguro de salud, que al menos en papel se va pareciendo cada vez más al de los trabajadores formales, pero sigue habiendo diferencias importantes en cuanto a la calidad y gasto según el sistema. Argentina, Perú y México no han ido tan lejos, pero han intentado mejorar la cobertura de los trabajadores informales y sus familias a través de planes especiales (Plan Nacer y Plan Sumar en Argentina, Seguro Integral de Salud en Perú y Seguro Popular en México) que proporcionan un paquete de prestaciones explícito.
La Tabla 1 nos indica el porcentaje de adultos que padecen de una enfermedad o dolencia crónica, pero que no han sido diagnosticados. Para poner un ejemplo, en Argentina, 64% de la población que sufre de hipertensión no han sido diagnosticada. Podemos obtener dicho porcentaje gracias a encuestas que realizan pruebas diagnósticas a la persona que está siendo encuestada, además de preguntarle por las dolencias que padece y los tratamientos médicos que está tomando. Como se puede comprobar, los porcentajes son muy altos, lo cual es particularmente preocupante en tiempos de pandemia, pues las personas con enfermedades crónicas son más susceptibles a padecer síntomas graves, y estas personas se deberían proteger más si supieran que padecen dichas enfermedades crónicas.
Tabla 1: Porcentaje de adultos que sufren de la enfermedad pero que no han sido diagnosticados.
| Argentina | Brasil | Guayana | México | Perú | Uruguay | |
| Hipertensión | 64 | 47 | 43 | 44 | 60 | 58 |
| Diabetes | 26 | 21 | 33 | 33 | ||
| Colesterol alto | 73 | 30 | 67 | 39 |
Fuente: La crisis de la desigualdad: América Latina y el Caribe en la encrucijada. Banco Interamericano de Desarrollo. 2020.
En términos de desigualdad, lo más relevante es como los porcentajes de la Tabla 1 son diferentes según el nivel socio-económico del encuestado. En general, el tipo de encuestas utilizadas no tienen mucha información socio-económica, así que utilizamos el nivel educativo como proxy para evaluar la brecha socio-económica en el diagnóstico de enfermedades crónicas. En la tabla 2 mostramos que, salvo para Guayana en la cual el tamaño muestral es especialmente bajo, en el resto de países analizados el porcentaje de adultos no diagnosticados es mayor para aquellos con bajo niveles de educación que para los más educados.
Tabla 2: Porcentaje de enfermos adultos que no han sido diagnosticados. Exceso para adultos con educación primaria o menos (controlando por sexo y edad).
| Argentina | Brasil | Guayana | México | Perú | Uruguay | |
| Hipertensión | 2 | 4*** | -8 | 9*** | 8*** | 1 |
| Diabetes | 13** | -1 | 7** | 25** | ||
| Colesterol alto | 8** | -11* | 1 | 5 |
*** p<0.01, ** p<0.05, * p<0.10. Fuente: La crisis de la desigualdad: América Latina y el Caribe en la encrucijada. Banco Interamericano de Desarrollo. 2020.
Resolver la desigualdad representada en la Tabla 2 es uno de los grandes desafíos de la economía del desarrollo. La gran pregunta es cómo podemos mejorar el acceso a cuidados de salud de los trabajadores informales, que en general son menos educados, sin dañar de forma significativa los incentivos que dichos trabajadores, y sus empleadores, tienen de pagar impuestos y contribuciones. ¿En otras palabras, aumentará el porcentaje de trabajadores informales (y por lo tanto la recaudación fiscal y cotizaciones) si se eliminan las diferencias entre el acceso a cuidados de salud entre trabajadores informales y formales? Este estudio y este otro muestran evidencia que el Seguro Popular de México y el Régimen Subsidiado de Colombia aumentaron la informalidad en el mercado laboral, pero todavía debemos analizar cuál es la situación óptima, y si hay alguna manera de reducir este efecto, que sin dejar de ser natural, es perverso.
Aquí lo dejo, animándoles a que lean el capítulo original que tiene muchos más detalles, y por supuesto, el libro.



Hay 2 comentarios
Gracias por el artículo, la informalidad también afecta las pensiones, el esquema de seguros de cesantía en estos países. Es más difícil medir cómo entregar ayudas si no se posee información de sus ingresos, que son fundamentales en estos periodos de pandemia y se requiere aportar a las familias sobretodo en los lugares que están en cuarentena.
Muchas gracias por tu comentario. Estoy totalmente de acuerdo.
Los comentarios están cerrados.