Por Mateo Silos Ribas y Juan Luis Jiménez
 Desde al menos la segunda mitad del siglo XIX, y particularmente desde los años cuarenta del siglo XX, la normativa que regula el sector de la venta minorista de medicamentos en oficinas de farmacia en España incorpora múltiples restricciones a la competencia, que configuran un régimen de monopolio contrario al interés general.
Desde al menos la segunda mitad del siglo XIX, y particularmente desde los años cuarenta del siglo XX, la normativa que regula el sector de la venta minorista de medicamentos en oficinas de farmacia en España incorpora múltiples restricciones a la competencia, que configuran un régimen de monopolio contrario al interés general.
Aunque Nada es Gratis ya ha analizado este tema en otras ocasiones (véase, por ejemplo Llobet en 2013, o Maudes, Sobrino y Romero en 2016), en este post profundizamos en los efectos negativos de estas restricciones, su ausencia de justificación y los beneficios de su eliminación. Por esto último, abogamos por un régimen más favorable a la competencia en la dispensa minorista de medicamentos, que aumente el bienestar social y permita aprovechar todas las ventajas que brinda el progreso tecnológico.
¿Cuáles son las principales restricciones normativas a la competencia en el sector de oficinas de farmacia en España?
1. Restricciones de entrada. Destacan los límites cuantitativos al establecimiento de farmacias y las distancias mínimas (por ejemplo, aquí o aquí). En la mayor parte de las Comunidades Autónomas, el número máximo de farmacias que pueden existir en una zona de salud está determinado por módulos poblacionales (2.800 habitantes es el tramo inicial, en la mayoría de los casos). También se establecen distancias mínimas entre farmacias, de unos 250 metros generalmente.
2. Restricciones de ejercicio. Entre otras (por ejemplo, aquí o aquí): solo los egresados en farmacia, y además colegiados, pueden ser propietarios de una farmacia; solo estas pueden distribuir medicamentos (por ejemplo, en España es ilegal vender ibuprofeno en un supermercado o en una droguería, algo normal en Reino Unido o Estados Unidos). La distribución online de medicamentos sin receta también está reservada a las farmacias – la distribución online de medicamentos con receta está prohibida en España. Adicionalmente, la normativa prohíbe la integración vertical y horizontal de farmacias. La competencia en precios está prohibida de forma general, puesto que los precios mayoristas de los medicamentos están regulados y los márgenes de distribución minorista están fijados por la normativa. Solo en el caso de los medicamentos sin receta y no financiados por el Sistema Nacional de Salud (cuyo precio es libre) se podría llegar a competir en precio, aunque el descuento máximo legal es del 10%. Por último, existen restricciones en materia de horarios de apertura y publicidad.
¿Cuáles son los principales efectos negativos de estas restricciones sobre el bienestar?
Las restricciones producen una escasez artificial de farmacias, en particular a través de los límites cuantitativos, cuyos efectos se han estudiado en varios países. Schaumans y Verboven (2008) estiman que las restricciones de entrada en la distribución minorista de medicamentos reducían en más de un 50% el número de farmacias en Bélgica. Para España, Borrell y Fernández-Villadangos (2009) evaluaron que las regulaciones de entrada reducían en un 71% y un 36% el número de farmacias en Andalucía y País Vasco, respectivamente.
Estas restricciones aumentan el coste de acceder a los medicamentos, por varios motivos:
i) Al impedir la integración vertical y horizontal de farmacias (a través de cadenas, por ejemplo) o la distribución de medicamentos en establecimientos distintos a las farmacias (como supermercados, entre otros) y de forma online, se reduce la competencia y se dificulta la generación de eficiencias y el aumento de la productividad, lo que se traduce en mayores costes de distribución y mayores precios;
ii) La regulación impide que las farmacias puedan competir en márgenes y, de este modo, competir en los precios finales de los medicamentos. De acuerdo con una estimación de la OCDE para medicamentos over-the-counter (OTC, medicamentos que pueden adquirirse sin receta, como por ejemplo el Paracetamol) en un panel de 25 países de la Unión Europea, la fijación de los márgenes mayorista y minorista en la normativa elevaba el precio minorista de estos medicamentos en un 22%
iii) Al crear escasez de farmacias, fuerzan a las personas que necesitan medicamentos a emplear más tiempo y recursos en desplazarse para adquirirlos, incrementando así el coste de acceder a los medicamentos.
Añadido a esto último, la menor presión competitiva reduce la calidad y el rango de elección de los consumidores. Piénsese en cómo restringir la distribución online de medicamentos dificulta el acceso a estos por parte de personas con movilidad reducida, obligándoles a desplazarse a una farmacia; o el propio concepto de la farmacia de guardia, restricción horaria que se configura mediante un acuerdo entre operadores económicos cuya finalidad es restringir la competencia en una variable no precio, los horarios. Eso sí, es un acuerdo colusorio que goza de amparo normativo.
Todo lo anterior genera una redistribución de renta de los consumidores (necesitados, por tener que adquirir medicamentos), y en definitiva de los contribuyentes, hacia los propietarios de farmacias, que operan en régimen de monopolio protegidos por privilegios normativos. Teniendo en cuenta que quienes consumen medicamentos han tenido mala suerte en la lotería natural, el efecto redistributivo del monopolio en este caso es aún más perverso.
¿Se encuentran estas restricciones justificadas desde la óptica del interés público?
Una restricción normativa a la competencia estaría justificada cuando (i) es necesaria para corregir un fallo de mercado o alcanzar un objetivo de interés público y (ii) es además la medida más proporcionada, en términos de minimización de la distorsión competitiva, para alcanzar tal objetivo.
¿Es este el caso de las restricciones comentadas? La respuesta es, claramente, no.
Los poderes públicos argumentan que han establecido estas restricciones por varios motivos de interés público. En primer lugar, para asegurar la accesibilidad a los medicamentos y fomentar un servicio de calidad. No obstante, observamos cómo estas restricciones reducen la disponibilidad de establecimientos que dispensan medicamentos y aumentan su coste, por lo que afectan negativamente a su accesibilidad. A su vez, al limitar la competencia, repercuten negativamente en la calidad, la innovación o el rango de elección de los consumidores. Por lo tanto, estas restricciones tienen un efecto contrario a los objetivos que supuestamente persiguen.
En segundo lugar, los poderes públicos argumentan que la reserva de actividad de las farmacias o las restricciones a la distribución online, entre otras, están justificadas para proteger la salud pública. No obstante, existirían otras medidas menos restrictivas para asegurar dicho objetivo, como el requisito de que un técnico competente dispense los medicamentos o requisitos relativos al almacenamiento y conservación de los medicamentos.
Finalmente, conviene señalar que muchas de las restricciones comentadas en este post no existen en varios países de nuestro entorno (OCDE, 2014). La restricción de propiedad reservada a los farmacéuticos solo existe en siete países europeos. Dieciséis países europeos permiten la venta de medicamentos OTC en establecimientos distintos a las farmacias y en veintiuno no se regula el margen minorista en la dispensa de este tipo de medicamentos. Trece países europeos no establecen restricciones de localización de las farmacias o límites cuantitativos basados en módulos poblacionales.
Eliminando las restricciones, toda la sociedad mejoraría (excepto los propietarios de farmacia actuales)
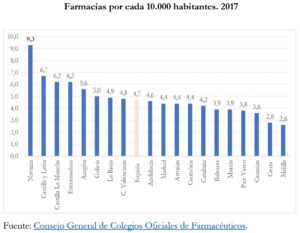
La evidencia disponible pone de relieve cómo la eliminación de estas restricciones beneficiaría a la sociedad. Por ejemplo, cuando los límites cuantitativos geográficos se flexibilizan o eliminan el número de farmacias aumenta considerablemente. En el año 2000, Navarra eliminó el límite cuantitativo máximo y redujo la distancia mínima entre farmacias. Cinco años después de esta reforma, el número de farmacias en Navarra aumentó aproximadamente un 80% (CNMC, 2015). Navarra es, de lejos, la región española con más farmacias por cada 10.000 habitantes (9,3).
La flexibilización de las restricciones de entrada en otros países, como el Reino Unido, también ha favorecido una reducción de la escasez (OFT, 2010), con un aumento considerable del número de farmacias, una reducción de la distancia de la población a una farmacia, mayor accesibilidad en materia de horarios comerciales y una reducción en el precio de los medicamentos OTC.
Otro caso interesante son los beneficios derivados de eliminar la reserva de actividad y permitir la competencia en precios. Por ejemplo, en Portugal se permitió la entrada de establecimientos distintos a las farmacias en la distribución de medicamentos OTC y se eliminaron las restricciones a la competencia en precios en este segmento. Los supermercados ofrecían estos productos a un precio un 20% inferior a las farmacias. Las farmacias afectadas por una mayor competencia por parte de los supermercados redujeron los precios entre un 4% y un 5% (Moura y Barros, 2019).
En Italia se adoptaron reformas similares con la Ley Bersani de 2006 y nuevos entrantes (hipermercados y, sobre todo, pequeñas parafarmacias) ofrecían medicamentos OTC con descuentos del 22% y el 16% en términos medios respectivamente (OCDE, 2009), mucho mayores que el descuento medio en farmacias (8%) observado tras la reforma.
Si los perjuicios son tan evidentes, ¿por qué las administraciones públicas mantienen estas restricciones desde hace décadas?
La respuesta solo podemos encontrarla en la lógica de la captura regulatoria (Stigler, 1971; Peltzman, 1976), que fructifica y prospera en contextos donde los beneficios de restringir la competencia se concentran en unos pocos y los costes de restringirla se distribuyen entre todos los ciudadanos. Aquellos a quienes las restricciones benefician, se organizan y se esfuerzan por capturar a las administraciones públicas para que mantengan o introduzcan restricciones, aunque no exista ningún interés público que las justifique.
Los ejemplos de captura, connivencia y actuación coordinada entre “regulador” y “regulado” en este ámbito son numerosos. Por citar uno, el mismo día en el que se publicó el estudio de la CNMC que recomendaba la eliminación de restricciones a la competencia en este sector, el Ministerio de Sanidad publicó una nota de prensa oponiéndose frontalmente a todas las recomendaciones y defendiendo el régimen de monopolio vigente. Esto lo hizo de forma simultánea y alineada con el Consejo General de Colegios Oficiales de Farmacéuticos. Nótese el parecido entre ambos comunicados.
A modo de conclusión
La distribución de medicamentos en oficinas de farmacia en España es un sector en el que podría tener lugar una competencia intensa en variables precio y, lo que aún puede ser más relevante, no-precio (accesibilidad, horarios, localización, o innovación, entre otras), con efectos muy beneficiosos para el conjunto de la sociedad.
Por desgracia, los poderes públicos en España insisten desde hace décadas en mantenerlo en un régimen de monopolio que es contrario al interés público, anteponiendo el beneficio de unos pocos a la pérdida injustificada, ineficiente e injusta de muchos.
Dichos poderes públicos tienen en su mano aumentar el bienestar social. ¿Cómo? Aboliendo este régimen de monopolio y apostando por uno más favorable a la competencia, con mayor libertad de entrada y capacidad de competir, verdaderamente alineado con el interés general de los ciudadanos. Esperemos que esta reforma llegue cuanto antes.
